Título: Ensayo Aleatorio Controlado sobre Orientaciones en la Actividad Física (PAC): Fundamentos, Métodos e Intervenciones.
Título Original: The Physical activity counselling (PAC) randomized controlled trial: rationale, methods, and interventions.
Autores: Fortier, Michelle S.; Hogg, William; O’Sullivan, Tracey L.; Blanchard, Christopher; Reid, Robert D.; Sigal, Ronald J.; Boulay, Pierre; Doucet, Eric; Sweet, Shane; Bisson, É’tienne; Beaulac, Julie.
E-mail: mfortier@uottawa.ca
Traductor: Marialina Pérez Alvarez. (CPID Holguín)
URL: http//www.apnm.nr.ca
Fuente: Applied Physiology, Nutrition & Metabolism. Canadá, 2007, 32: 1170-1185, ref: NRC Research Press.
Resumen: La atención primaria es prometedora en la construcción de la confianza y motivación del paciente para aumentar la actividad física (AF). Las orientaciones médicas sobre AF han demostrado cierto éxito; sin embargo, la persistencia del cambio de comportamiento parece requerir acciones más intensivas. En realidad, la mayoría de los médicos no tienen la formación necesaria ni el tiempo para este tipo de asesoramiento. El propósito de este trabajo es explicar de forma general los fundamentos, métodos, e intervenciones para el ensayo aleatorio controlado (RCT) y continuo del asesoramiento en la actividad física (PAC) que tiene como objetivo evaluar el impacto de la integración de un asesor en actividad física en la práctica de atención primaria. El RCT tiene 2 componentes: (i) asesoramiento breve en AF (2-4 min) por parte de profesional de la salud, (ii) asesoramiento breve e intensivo en AF por parte de un asesor especializado (3 meses). El impacto de esta intervención se evalúa de forma integral a través del marco RE-AIM. Se han seleccionado al azar 120 pacientes adultos insuficientemente activos, de edades entre 18 y 69 años, inscritos durante las visitas regulares de atención primaria. Algunas medidas dependientes incluyen mediadores psicológicos, actividad física, calidad de vida, y resultados físicos y metabólicos. El proyecto PAC representa un enfoque innovador, con base teórica para promoción de la AF en la atención primaria, centrándose en los mediadores psicológicos del cambio. Se espera que las lecciones fundamentales de este estudio sean de utilidad para establecer futuras intervenciones de la salud pública, así como teorías e investigaciones.
Texto completo:
Introducción
Fundamentos y antecedentes
La inactividad física es reconocida como un factor de riesgo modificable y fundamental para la morbilidad y mortalidad a nivel mundial (Blair et al. 1996; Organización Mundial de la Salud 2002), siendo, después del tabaquismo, la mayor causa de muerte (Mokdad et al. 2004). Existe suficiente evidencia sobre los importantes beneficios fisiológicos y psicosociales de la actividad física regular (AF) (Bauman 2004; Blair, Cheng & Holde 2001; Blumenthal et al. 2005; Roberts Penedo & Dahn 2005, Barnard 2005). Además de las ventajas individuales para la salud, se estima que por cada aumento de 1% en la AF, Canadá ahorra $ 15 millones anuales únicamente en gastos de atención médica directa (Katzmarzyk et al. 2000).
Recientemente, Blair et al. (2004) llevaron a cabo un análisis de la literatura que aborda las recomendaciones de la salud pública para la práctica de AF y concluyeron que 30 minutos de actividad física moderada diaria proporciona múltiples beneficios para la salud en los adultos sedentarios, y que aumentar la práctica a 60 minutos diarios es recomendable para perder peso y mejorar la condición física. A la población canadiense también se le incita a realizar diariamente 60 minutos de actividad leve, 30-60 minutos de actividad moderada, o 20-30 minutos de actividad intensa (Health Canada, 2003). A pesar de su probados beneficios, los índices de su práctica regular en todo el mundo siguen siendo bajos (Cameron et al. 2002; Ni et al. 2003; Organización Mundial de la Salud 2002). Canadá y EE.UU tienen niveles similares de práctica regular de AF, con pautas de aproximadamente el 26% de la población, el 46% la practica de algún modo, y el 28% se cataloga de inactivo (Centros para el Control y Prevención de Enfermedades 2003, Health Canada, 1999). Las últimas décadas han demostrado que sin las acciones adecuadas, la mayoría de la población suficientemente inactiva no obtendría los beneficios óptimos para la salud que esta práctica proporciona (Marcus et al. 2000). La naturaleza refractaria de este preocupante y generalizado problema demanda mediaciones innovadoras para estimular cambios a largo plazo en tan alarmante estadística.
La atención primaria debe formar parte de esta solución. Los médicos de familia se relacionan con un alto porcentaje de la población (Instituto Canadiense para la Información de la Salud 2003; Lucas et al. 2004) y son considerados fuentes muy creíbles de orientación sobre la salud (Blair et al. 1998; Long et al. 1996). Muchas de las visitas de los pacientes se deben a enfermedades crónicas que pueden ser tratadas parcial o totalmente a través de la práctica regular de AF. La continua relación personal que caracteriza la medicina familiar permite adaptar la atención médica a las necesidades individuales de los pacientes, según recomendaciones de la Fuerza de Tareas sobre Servicios Preventivos de EE.UU. (2001). Recientemente, Jacobson y sus colegas (2005) divulgaron una declaración de posición recomendando a los médicos de atención primaria la incorporación del asesoramiento en AF en las consultas rutinarias a los pacientes, quienes, a su vez, esperan obtener información médica preventiva por parte de su médico de familia (Whitlock et al. 2002).
Los cálculos epidemiológicos de Woolf sobre el número de muertes previsibles (1999) sugieren que las orientaciones sobre la AF deberían ser un servicio sanitario prioritario, después de la campaña contra el tabaquismo, debido al número de pacientes que necesitan tratamiento (PNT) para prevenir al menos una muerte. Según el análisis de Woolf, un médico tendría que ayudar a dieciséis mujeres de 45 años de edad a ser lo suficientemente activas como para evitar una muerte prematura (es decir, menos de 75 años de edad), al comparar los resultados de mamografías realizadas a 205 mujeres.
Sin embargo, la insuficiente capacitación en la orientación conductual y la constante falta de tiempo dificultan un trabajo de orientación de la AF por parte de los médicos (Kennedy & Meeuwisse 2003; Ritchie et al. 2002; Yarnall et al. 2003). Además, algunos estudios han demostrado que cuando los médicos orientan en este sentido, los efectos en la AF de los pacientes son de pequeños a moderados y, a menudo, de corta duración (Eakin et al. 2000; Petrella & Latanzio 2002; Smith et al. 2002). Es por esto que varios expertos han recomendado el empleo de un equipo de atención médica primaria dedicado por completo a esta labor, con el suficiente tiempo, entusiasmo y habilidades requeridas para ayudar a los pacientes a lograr cambios conductuales sostenibles en la AF (Eakin et al. 2000; Glasgow et al. 2001; Stevens et al. 1998).
Marcos teóricos
En un artículo de alto impacto, Baranowski et al. (1998) abogaron por intervenciones de AF basadas fundamentalmente en la teoría y destacaron la gran importancia de la comprensión de variables teóricas que actúan como mediadoras para determinar por qué las intervenciones funcionan (o no). En este sentido, varios enfoques teóricos se han utilizados para desarrollar acciones que fomenten la práctica regular de la AF (Lewis et al. 2002). Aunque estos marcos priorizan diferentes constructos psicológicos, todos ellos coinciden en la importancia de los conceptos motivacionales y de confianza. Las acciones de orientación sobre la actividad física (PAC) se basaron primeramente en la teoría de la autodeterminación (SDT; Deci & Ryan 1985) y en segundo lugar en la teoría de la cognición social (SCT; Bandura, 1986). Se seleccionó la SDT porque es una teoría amplia que guía a los profesionales de la salud para facilitar la motivación del paciente hacia el cambio y ha tenido éxito en el contexto médico (Sheldon et al. 2003; Williams, 2002). Este enfoque se combinó recientemente con el tan recomendado modelo As, que propone pasos fundamentales sobre la orientación conductual (evaluar, asesorar, decidir, ayudar, disponer; Williams et al. 2002a; Williams et al. 2002b). El SDT también se utiliza cada vez más para las acciones de AF (Levy & Cardinal 2004; Wilson et al. 2005); y por último, propone el uso de un estilo de orientación afín con el actualmente recomendado enfoque centrado en el paciente y que se ha asociado a un aumento de la satisfacción de este, la adherencia y los resultados de salud (McCracken et al. 1983; McWhinney 1989). El SDT se centra en ayudar a las personas a cambiar su comportamiento por razones internas tales como la formación de objetivos, el compromiso personal para promover el bienestar, o la satisfacción de cambiar. Estas razones se consideran autónomas y contrastan con motivos de control, que en el caso de la AF podrían centrarse en agradar a los demás, mejorar la apariencia, o aliviar la culpabilidad. Además, plantea que los individuos tienen 3 necesidades psicológicas innatas: relación, autonomía y competencia (véase Ryan & Deci 2000 y Wilson et al. 2003 para las definiciones) y que los ambientes sociales que nutren estas necesidades facilitan la motivación autónoma y, posteriormente, el cambio de comportamiento y su continuidad. El fundamento de estas predicciones se ha revelado a través de múltiples hábitos de salud (Williams 2002), incluyendo cambios conductuales en la AF (Fortier y Kowal 2007). El trabajo de Williams con la aplicación del SDT demostró que la competencia percibida es un constructo clave en el proceso de cambio conductual en la salud (Williams, 2002). El SCT (Bandura 1986) también plantea la importancia de un constructo de seguridad muy similar, la auto eficacia. Específicamente, existen dos tipos de auto-eficacia elementales para la predicción de cambios en el comportamiento: la eficacia de tareas (es decir, la confianza en la capacidad personal de realizar aspectos elementales de una labor, como caminar durante 30 min.) y la eficacia de barreras (es decir, la confianza en la capacidad de caminar durante 30 minutos bajo condiciones adversas, como la carencia de tiempo) (Maddux, 1995). Varias investigaciones sobre la AF afirman la importancia de la auto eficacia (McAuley y Mihalko 1998; Trost et al. 2002) y un reciente análisis sobre los mediadores del cambio (Lewis et al. 2002) reveló que la auto eficacia es uno de los indicadores más comunes e influyentes en el cambio conductal de la AF en los adultos. De hecho, muchas intervenciones en la AF (ACT, Blair et al. 1998; PACE, Calfas et al. 1996; PAL, Pinto et al. 1998) se han basado en la SCT.
Según la SDT, los entornos que fomentan las 3 necesidades básicas se han denominado autonomía de apoyo. Específicamente, la autonomía de apoyo en la esfera médica se caracteriza por un clima de colaboración interpersonal, donde el profesional de la salud escucha, suscita, reconoce y considera de forma activa las perspectivas de los pacientes, ofrece información relacionada con la salud, mientras minimiza la presión y maximiza las oportunidades para la toma de decisiones personales, favoreciendo el cambio de comportamiento (Sheldon et al. 2003).
Los médicos que practican un estilo de autonomía de apoyo han demostrado influir positivamente en la motivación autónoma de los pacientes a través de numerosas conductas relacionadas con la salud, incluyendo recientemente el cambio de estilo de vida con la incorporación de la AF (Williams et al. 2005). Por otra parte, en un ensayo clínico aleatorio (RCT), Williams et al. (2002a) descubrieron que cuando los médicos implementan un estilo de orientación de autonomía de apoyo con directrices del modelo As, los pacientes mostraron mayor motivación para dejar de fumar, la cual posteriormente predijo el comportamiento para renunciar a este hábito.
Es necesario profundizar en el ensayo clínico sobre la autonomía de apoyo en el contexto médico, especialmente por parte de los profesionales de esta área que realizan actividades de asesoramiento intensivo y por lo tanto tienen la oportunidad de aplicar este estilo en sesiones múltiples.
En el área de orientación en la AF, un análisis reciente (Tulloch et al. 2006) indicó que el trabajo conjunto entre un profesional de este campo y un médico produce, con el tiempo, mejores resultados en el cambio conductual de los pacientes en cuanto a la AF que a través del asesoramiento médico únicamente. Específicamente, el 75% de los estudios que incluyen enfoques combinados reveló aumentos significativos en la AF de los pacientes, en comparación con el 33% de los ensayos utilizando enfoques clínicos solamente.
Limitaciones de los ensayos anteriores de atención primaria para la promoción de la AF.
Muy pocos estudios están dirigidos al análisis de un enfoque de atención conjunta entre profesionales de diferentes áreas que trabajen para promover la AF, y aún menos han considerado un verdadero modelo de colaboración. Además, los ensayos anteriores se han centrado en intensificar la AF tanto en poblaciones sanas como enfermas, sin incluir un enfoque global de evaluación tal como el marco RE-AIM (eficacia del alcance de la intervención, adopción, implementación y continuidad; Glasgow 2002; Glasgow et al. 1999; http://www.re-aim. org), que incluya una perspectiva cualitativa y principalmente con la utilización de un auto-informe de la cantidad de AF practicada.
Por lo tanto, el ensayo del PAC es insuficiente para lidiar con estas deficiencias y, en específico, para evaluar el impacto de un enfoque de colaboración interdisciplinario y compartido en el contexto de la atención primaria. En particular, se analiza el efecto de insertar un asesor en AF en el equipo de atención primaria para ofrecer un asesoramiento intensivo (IPAC –por sus siglas en inglés). El propósito de este trabajo consiste en presentar los fundamentos para el ensayo PAC así como los métodos utilizados, incluyendo una visión general de las intervenciones que se evalúan, las cuales junto a las mediciones muestran las teorías descritas anteriormente.
Materiales y métodos
Objetivos
De acuerdo con la sugerencia de Baranowski et al. y debido a la duración del ensayo (1998), el objetivo principal es determinar si los pacientes que recibieron asesoría breve en AF (BPAC) , además del IPAC (grupo de asesoramiento intensivo, IC) mostrarán mayores progresos en el transcurso de la intervención en cuanto a dos mediadores de cambio fundamentales: la motivación de tareas y la auto eficacia de tarea para participar en la AF, que los pacientes que reciben únicamente BPAC (grupo de asesoramiento breve, BC).
El segundo objetivo es determinar si el grupo de asesoramiento intensivo hará un auto-reporte de altos niveles de AF (confirmado por los datos objetivos del acelerómetro) durante el transcurso de la intervención.
Estos 2 objetivos se refieren a los componentes de la eficacia. Un tercer objetivo es responder a otros asuntos investigativos claves dentro del marco RE-AIM tales como el alcance de la población, otros resultados de eficacia, adopción, implementación y continuidad (Véase el resumen del proyecto en www.health. uottawa.ca/pac/proyect). Un objetivo preliminar adicional del estudio es comprobar la factibilidad de la evaluación de los resultados físicos y metabólicos en este tipo de ensayo.
Diseño y evaluación
El estudio incorpora un enfoque de métodos mixtos (agrupación de datos en combinación cuantitativa y cualitativa) dentro de un diseño aleatorio controlado de 2 secciones. El ensayo sigue las directrices CONSORT (Altman et al. 2001) previamente revisadas y utiliza el recomendado marco de evaluación RE-AIM (Glasgow et al. 1999). También se desarrolló un modelo lógico del programa para la evaluación directa (véase el resumen del proyecto en http://www.health.uottawa.ca/pac/proyecto). El proyecto se aprobó por la Universidad de Ottawa, el Hospital Montfort, y el Consejo de Ética del Instituto de Investigación del Hospital de Ottawa. Todos los pacientes fueron reclutados bajo un documento de consentimiento informado.
Marco, reclutamiento, revisión y recopilación de datos
Los pacientes reunidos para este estudio reciben atención primaria comunitaria única, en zonas urbanas de Ottawa, predominantemente francófonas. La práctica está compuesta por 2 hombres y 2 mujeres médicos de familia a tiempo completo y un(a) enfermero(a) capacitado(a), que hayan trabajado juntos por un promedio de 21,6 años (entre 12-24 años). A los profesionales de la salud en práctica se les paga honorarios por servicios y ofrecen atención bilingüe integral, incluyendo visitas a los hospitales. Una visión esquemática de los pasos del estudio e intervenciones, así como de los pacientes marcha satisfactoriamente hasta la fecha (figura 1). La fase de reclutamiento duró 17 semanas. Se reunió a los pacientes en la sala de espera con antelación a las visitas programadas. Luego de ser informados sobre la primera fase del estudio (nivel 1), se les pidió a todos los pacientes completar una serie de cuestionarios. A aquellos que no estaban interesados, o no tenían tiempo para llenar el primer informe (formulario sobre AF en figura. 1) antes la cita concertada no se les contactó más. Los cuestionarios respondidos antes de la cita del paciente se utilizaron con fines investigativos para informar a los especialistas en atención médica sobre los pacientes inactivos y estables y que por lo tanto deben recibir el BPAC. Esta fase del estudio también permite comparar los índices socio-demográficos de los pacientes interesados y los no interesados, y permitió obtener datos de referencia antes de comenzar la intervención. Se reunió nuevamente a los pacientes después de la cita para evaluar la conformidad con los servicios médicos brindados y para saber si estaban interesados en completar el estudio (nivel 2). A los pacientes interesados se les contactó y se determinó su idoneidad. Todos los interesados e idóneos se registrados para una evaluación inicial en el hospital de la comunidad.
En el momento de la evaluación inicial (así como en las semanas 13 y 25), un asistente de investigación presentó verbalmente a los pacientes una serie de cuestionarios basados en mediadores psicológicos primarios, un cuestionario de Godin sobre el tiempo libre (GLTEQ; Godin y Shephard 1985), mediadores psicológicos secundarios, efectos de la salud mental, y otras escalas de información médica (véase tabla 1 para un lista completa de los pacientes). Los datos se introdujeron al instante en un cuestionario de Internet (utilizando un servicio de gestión de datos basado en la Web). Además, una versión reducida de la serie de cuestionarios (incluyendo sólo indicadores de mediadores psicológicos y el GLTEQ) se trasmitió telefónicamente en las semanas 6 y 19. Además de los cuestionarios, a los pacientes se les informó cómo utilizar sus acelerómetro (Actical, Mini Mitter Co., Inc., Bend, Ore.) en la cita de evaluación inicial, y se les pidió llevarlo en todas las horas de vigilia durante las 2 semanas siguientes (iniciales). También se les indicó el uso del acelerómetro en las semanas 13 y 25 por períodos de 2 semanas. Se utiliza un servicio de mensajería de la salud para la devolución del acelerómetro. La aleatorización de los grupos de asesoría breve e intensa tuvo lugar en el hospital de la comunidad una vez que los pacientes completaron su evaluación inicial (ver debajo, sección Aleatorización). Además, un tercio de cada grupo se asignó al azar para participar en las pruebas físicas y metabólicas de referencia, en las semanas 13 y 25. Esta sesión de evaluación incluye: (i) extracción de sangre para medidas metabólicas, (ii) desayuno, (iii) mediciones antropométricas, y (iv) evaluación de la condición aeróbica (prueba de potencia aeróbica máxima, VO2max) en una caminadora.
Cuando el acelerómetro es devuelto en la etapa final (semana 25), los pacientes pertenecientes al grupo de asesoramiento breve se someterán a dos sesiones de orientación (presencial y telefónica) con el asesor en AF. Además, se les proporcionarán sesiones y paquetes de información a los pacientes que completaron el estudio.
A los médicos se les ha pedido completar los cuestionarios en 4 etapas (fase de entrenamiento y semanas 8, 16 y 22) y participar en 2 grupos de atención (fase de planificación y preparación y semana 38) y en una entrevista individual (semana 25). También, el médico fue el encargado de llevar un diario durante la fase de reclutamiento. Las entrevistas finales se realizaron después de la cita inicial del paciente para determinar la conformidad de los médicos con el protocolo del BPAC.
El asesor en AF que participa en el proyecto de investigación se entrevista en dos ocasiones (semanas 5 y 13; cada entrevista debe durar entre 30 y 70 min). El asesor también lleva un diario en el que plasma sus reflexiones sobre la intervención y colaboración con los especialistas. En espera del consentimiento del paciente, también se ocupa de grabaciones de audio al azar de 20 pacientes durante las 6 sesiones de PAC para la supervisión y evaluación del proceso.
Población del estudio
Los pacientes entre 18 y 69 años de edad que visitaron a su médico durante el periodo de reclutamiento y que reportaron menos de 150 minutos por semana de AF y ninguna condición médica no controlada se eligieron para participar en el estudio. Algunos criterios adicionales de exclusión incluyeron: el embarazo (solicitud del patrocinador), ausencia prevista por >3 semanas durante los primeros 3 meses del período del estudio, convivencia con algún participante en el estudio, padecimiento de alguna condición médica donde la práctica de AF no es aconsejable, falta de una prescripción médica para la AF durante el BPAC, varias sesiones de práctica de BPAC con el médico de familia desde el comienzo del ensayo, y negación al asesoramiento en AF. En este ensayo, se seleccionó una muestra amplia y diversa de pacientes adultos entre los cuales unos eran saludables, otros presentaban factores de riesgo, y otro grupo con enfermedades conocidas y estables (ej: artritis, diabetes).
Fig. 1 Perspectiva general del desarrollo del estudio e intervenciones
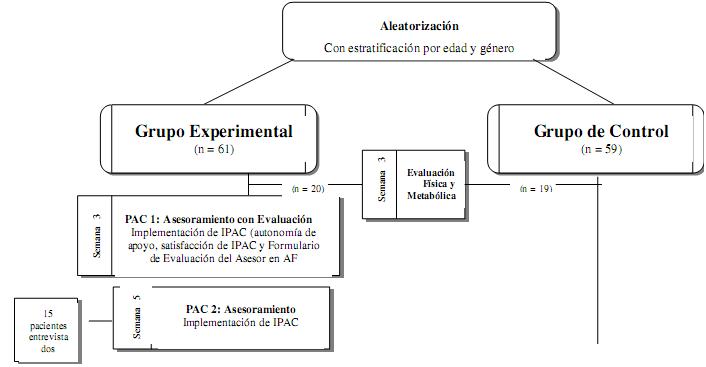
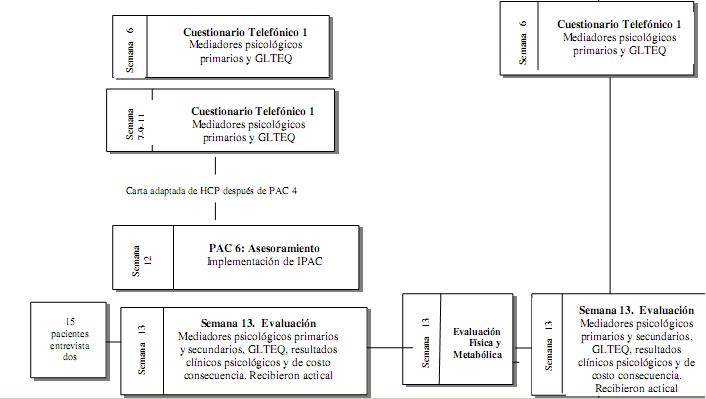
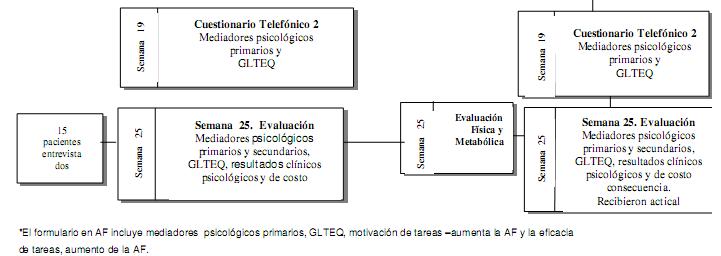
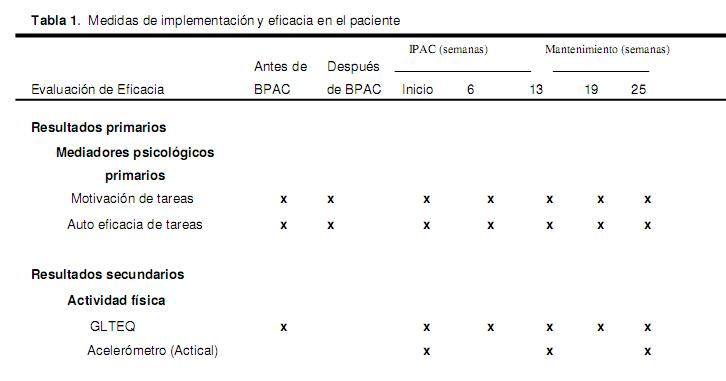
Tabla 1. Medidas de implementación y eficacia en el paciente



Aleatorización
Los pacientes se seleccionaron al azar en 2 grupos: asesoramiento breve (BC) y asesoramiento intensivo (IC). De estos 2 grupos, un tercio se seleccionó de manera aleatoria para participar en pruebas físicas y metabólicas.
La aleatorización se estratificó en grupos de edad y sexo (18-49 años o 50-69 años). Un estadístico creó la secuencia de aleatorización a través del software SAS 9.1 para Windows (SAS Institute Inc., Cary, NC) para entrar a un programa de computación. La distribución de la secuencia se instaló al generarla con un sistema de aleatorización telefónico central operado por una compañía de control de datos. Al concluir cada sesión de inscripción, el asistente de investigación confirmó la idoneidad de los participantes e introdujo la edad y el género de cada uno para ubicarlo en el grupo correspondiente. Se asignaron a 1 de los 2 grupos 120 pacientes (83 mujeres, 37 hombres; edad promedio = 47.3 años).
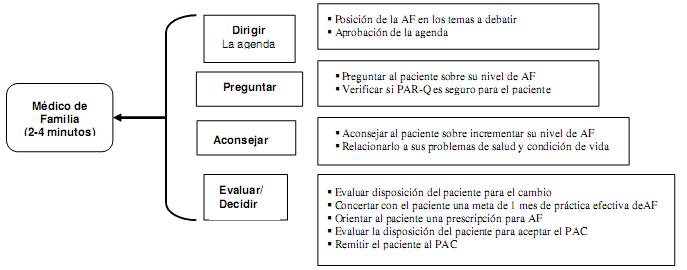
Fig. 2 Modelo “7 As” para cuidados interdisciplinarios conjuntos en el asesoramiento en AF en la atención primaria

Intervenciones
El “modelo 7 As” (Fig. 2) se usa como guía para este RCT. Este enfoque de asesoramiento clínico se adaptó como un modelo interdisciplinario de atención conjunta para la orientación en AF en la atención primaria (Fortier et el. 2006). La inserción de un instructor en AF en el equipo de atención médica primaria es fundamental en el modelo, así como compartir responsabilidades (As) entre el médico y el instructor. La premisa básica para un cuidado efectivo por parte del orientador más capaz es el trabajo en común para modificar el servicio de atención primaria en Canadá.
Este nuevo modelo incorpora varias recomendaciones por expertos prominentes en el campo (Goldstein et al. 2004; Whitlock et al. 2002), coloca a los especialistas en una posición de orientadores o constructores de la motivación (Kreuter et al. 2000; Rippe 1999), y fomenta la entrega de una prescripción de AF escrita y adaptada a cada individuo (Duncan et al. 2005; Swinburn et al. 1998). Además involucra un asistente especializado en cuidados médicos y menos costoso, el instructor en AF, en el desarrollo de una intervención intensiva de contacto múltiple para complementar el trabajo del profesional de la salud en un intento por promover un cambio conductual sostenible en el paciente (Fiore et al. 2000).
En el presente proyecto, el instructor en AF posee un título universitario en ciencias del ejercicio con conocimientos en psicología del ejercicio, orientación sobre cambio conductual y psicología clínica del ejercicio, así como una certificación de la Sociedad Canadiense para la Fisiología del Ejercicio (CSEP –por sus siglas en inglés). Este conocimiento especializado y el conjunto de habilidades que posee es precisamente lo que les falta a los médicos (Petrella & Wight 2000; Walsh et al. 1999), y permiten que el instructor pueda ofrecer un asesoramiento intensivo; además de trabajar en la práctica de atención primaria conjuntamente con los médicos en una oficina designada.
El proyecto PAC consta de 2 fases (ver fig. 2 y Fortier et al. 2006): la fase1 incluyó el BPAC por parte de un profesional de la salud (el médico de familia o un/a enfermero/a) durante consultas regulares de atención primaria (primer 4 As: 2-4 min.). Se optimizó el papel de los médicos al designar una intervención BPAC estándar basada en la evidencia y en la SDT (ver Fortier et al. 2006) y proporcionándoles 3 seminarios de capacitación. Por consiguiente, se enfatizó en la disposición de asesoramiento breve mediante un enfoque de autonomía de apoyo en torno al paciente, como se indicó en la SDT en la sección anterior. Tanto los pacientes bajo asesoramiento breve como los de asesoramiento intensivo han recibido esta intervención por su médico correspondiente. En la fase 2, los pacientes bajo asesoramiento intensivo se remiten a un instructor en AF para un asesoramiento intensivo de autonomía de apoyo en AF (IPAC: dura 3 As) por un período de 3 meses. Antes del período de ensayo, el instructor recibió capacitación durante 2 meses para desarrollar un estilo de autonomía de apoyo así como para aprender y ejercer técnicas motivacionales de entrevista (MI). De hecho, la práctica de MI (Millar & Rollnick 2002) parece estar “hecha a la medida” para facilitar las 3 necesidades básicas que un estilo de autonomía de apoyo intenta satisfacer para promover la motivación autónoma (Markland & Tobin 2004). El instructor en AF también aprendió y practicó técnicas de asesoría conductual y estrategias interdisciplinarias de colaboración. Además, al instructor se le ofrecen sesiones quincenales de supervisión continua durante el ensayo, según el primer y tercer autor , los que aplican la grabación de las sesiones de asesoría del paciente y su posterior revisión así como otras cuestiones relacionadas con el protocolo o las limitaciones y avances de los pacientes.
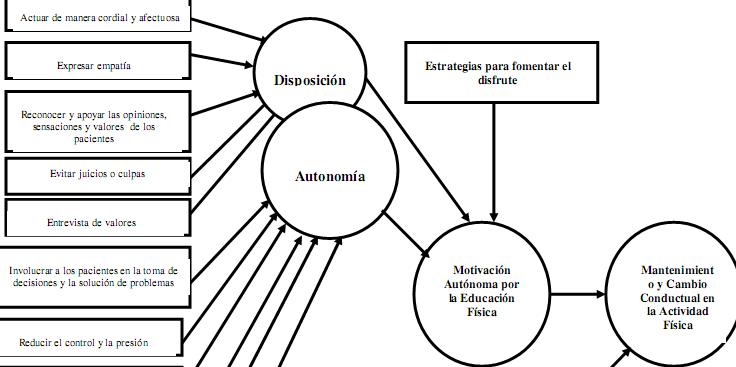
La intervención de IPAC se basa en un nuevo modelo de procedimiento combinado SDT/MI de cambio conductual en la AF (Fig. 3). La sistematización de las sesiones de IPAC se realiza fundándose en las suposiciones que alegan que la relación y la autonomía deben desarrollarse primero, seguido de la competencia y (o) la construcción de la auto eficacia. El objetivo de facilitar a los pacientes una motivación autónoma en la AF es esencial en este modelo para promover un cambio conductual mayor y a largo plazo, además de adaptar las intervenciones a las necesidades individuales de cada paciente (Task Force on Community Preventive Services 2001).
Basado en las sugerencias de los expertos (Fiore at al. 2000; Nupponen 1998; Simons-Morton et al. 1998) el protocolo del IPAC incluye múltiples contactos con los pacientes. Específicamente, existen sesiones de asesoramiento de 6 pacientes por un período de 3 meses, aproximadamente cada 2 semanas (3 consultas presenciales en una clínica de atención primaria y 3 vía telefónica).
El objetivo y el formato de cada sesión de IPAC están resumidos en la Tabla 2. La sesión 1 (evaluación) incluye un cuestionario exhaustivo y un intercambio o diálogo para conocer a los pacientes: sus propósitos (vía entrevista de valores), intereses, historia clínica, conductas de AF pasadas y actuales, motivos (lista de metas) y nuevas razones de metas, competencia y (o) auto eficacia para cambios conductuales, barreras, estilo de vida, y redes de apoyo social. Este procedimiento está diseñado para establecer beneficios e individualizar la intervención, así como explorar los pro y los contra del cambio conductual en la AF.
El paso de “colaboración” se mantiene en todas las sesiones. En esencia, este paso consiste en dar aliento y apoyo a los pacientes para que estos se vuelvan más activos. Además, se han incorporado varias estrategias comunes basadas en la evidencia empleadas para favorecer la adopción y la continuación de la AF (Kahn et al. 2002), de las cuales algunas están dirigidas a facilitar el desarrollo de las habilidades de auto-regulación de los pacientes. Estas estrategias incluyen la ayuda a los pacientes para establecerse metas semanales adecuadas y para determinar barreras potenciales, la resolución de problemas en colaboración para vencer estas barreras, la enseñanza y el desarrollo del autoanálisis, la solicitud de redes de ayuda social, la prevención de recaídas, y el vínculo de pacientes con el acceso a servicios de AF. Estas técnicas se han aplicado en intervenciones anteriores de cuidados primarios en la AF y se han mostrado para facilitar el cambio de comportamiento (Elley et al. 2003; Kirk et al. 2003; Tulloch et al. 2006). También se emplean otras estrategias como explorar la ambivalencia, usar la auto- recompensa y enfrentar pensamientos negativos alrededor de la AF, en dependencia de las necesidades o las limitaciones de los pacientes.
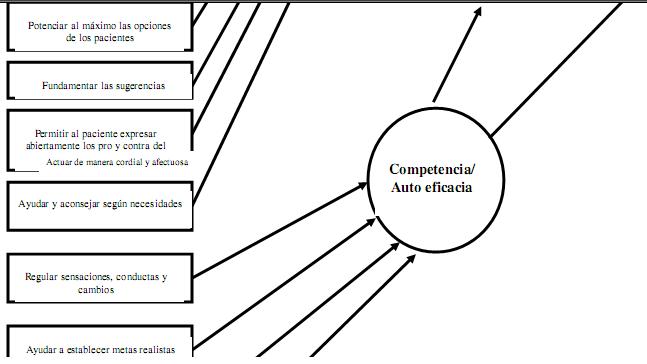
Fig.3. Modelo del proceso combinado SDT/MI de cambio conductual en la AF

Después de cada sesión de asesoramiento personal del IPAC se le entrega a cada paciente una hoja estándar de objetivos combinados o un plan de acción y en la cara opuesta una herramienta de autoanálisis a aplicar
en las 2 semanas siguientes. Además, se les proporcionan materiales de apoyo según sus necesidades (ej: autocomunicación diaria) y al concluir las sesiones presenciales. También se realizan sugerencias sobre actividades físicas específicas, lecciones o programas basados en las necesidades y preferencias de los pacientes, así como transiciones facilitadas por el instructor en AF.
El paso final es el de organizar un seguimiento para determinar el progreso y abordar cualquier problema que surja (por ejemplo, nuevas barreras en la AF). Esto se hace al comienzo de cada sesión para las sesiones 2-6. Este paso se incluyó para modificar los objetivos de la AF y (o) los planes de acción para garantizar que el paciente está vinculado con los acuerdos tomados sobre los recurso(s) externo(s) de la AF. Integrar y adaptar las dificultades a los objetivos es un importante componente para construir la competencia y (o) la auto eficacia.
El énfasis en la creación de una atmósfera de autonomía de apoyo (similar a Williams 2002) y en la enseñanza de estrategias de goce para optimizar la motivación autónoma en la AF son elementos específicos de esta intervención (ver fig. 3). Aunque el asesoramiento es mayormente individual en todas las sesiones, el instructor en AF intenta fomentar los sentimientos de familiaridad, autonomía y competencia en el paciente, y se esfuerza por que sus experiencias en la AF sean lo más agradables y divertidas posible.
Para facilitar la colaboración interdisciplinaria, el asesor en AF elabora un informe sobre la situación de cada paciente incluyendo sus progresos en la AF, razones principales y barreras, y lo archiva en el expediente del paciente en la mitad del transcurso del IPAC. En la semana 10, el asesor prepara informes sobre cada paciente bajo asesoramiento intensivo, los que firma el especialista en atención médica, quien a la vez alienta al paciente a seguir luchando por sus metas en la AF. Otras estrategias basadas en la evidencia para fomentar la integración y la colaboración (McDonough y Doucette 2001; Marcus et al. 1998) se utilizan durante todo el ensayo (por ejemplo, aclaraciones iniciales de roles, almuerzos semanales, actividades sociales).
Evaluación
Como ensayo clínico, la base principal de la evaluación es el nivel de eficacia en los pacientes y la aplicación de los aspectos del RE-AIM (Glasgow, 2002). Por consiguiente, este estudio incluye una variedad de eficacia cuantitativa y la aplicación de medidas en diferentes momentos (véase Tabla 1 para estudiar las medidas). El nivel de mantenimiento individual en los indicadores de eficacia se evalúa mediante el seguimiento post IPAC de los pacientes durante 3 meses (2 momentos). Por otra parte, 15 pacientes bajo asesoramiento intensivo participan en entrevistas cualitativas en 3 momentos: semanas 6, 13, y 25, para obtener percepciones a fondo sobre la eficacia y la aplicación de dichos aspectos. Antes de iniciar la recopilación de datos, se obtuvo cierta información socio-demográfica (por ejemplo: edad, género, años de instrucción).
Resultados primarios de la eficacia
Los mediadores primarios de cambio psicológico considerados en este estudio son la motivación de tareas y la auto eficacia de tareas. Los fundamentos para centrarse en los mediadores de cambio como resultados primarios se basan en las recomendaciones de Baranowski et al. (1998) que plantean que las prácticas de cambio conductual deben centrarse en los mecanismos de cambio subyacentes. Dadas las limitaciones de tiempo para este ensayo, el equipo de investigación determinó este foco primario como el más calificado para el cambio, lo que nos permite entender los motivos subyacentes del mismo.
Ambos mediadores (motivación de tareas y eficacia de tareas) se evalúan usando el mismo enfoque diferenciado recomendado por Bandura (1986) y se comprobó su fiabilidad con respecto a otras medidas de auto eficacia (McAuley y Mihalko 1998; McAuley, 1993). A los pacientes se les pregunta ”cuán motivados están para participar en la AF por más de 20 minutos en su tiempo libre durante al menos. . . 1, 2, 3, 7 días por semana en las 6 semanas siguientes” y de esta forma se evalúa la auto eficacia de tareas. También se les pide evaluar sus respuestas en una escala de 0% (no estoy seguro), 100% (completamente seguro) para cada uno de los 7 días; luego se calcula un porcentaje promedio para el resultado en los 6 momentos temporales (antes de BPAC y cada 6 semanas para los 5 momentos restantes).
Resultados secundarios de la eficacia
Los resultados secundarios incluyen el auto-reporte y las medidas objetivas de AF. El GLTEQ se utiliza para determinar auto-reportes actuales de la AF por la intensidad del ejercicio (Godin y Shephard, 1985). Este instrumento evalúa la frecuencia (número de días por semana) de AF realizada por un individuo en los últimos 7 días. Los pacientes deben informar el número de días por semana en que realizaron AF por más de 20 min. La frecuencia de actividades leves (3 MET), moderadas (5 MET), y extenuantes (9 MET) de los últimos 7 días se multiplican por sus valores de MET y después se suman para obtener el total de actividades de ocio semanales. Este cuestionario está validado y es muy utilizado (véase Kriska Caspersen y 1997 para revisión). Godin determinó que la puntuación de la actividad de ocio de 20 unidades es equivalente al cumplimiento de las recomendaciones mínimas en Canadá (G. Godin, comunicación personal) de 150 min/semana de AF moderada. En este estudio, el GLTEQ se distribuye en los mismos momentos que los resultados primarios.
Los niveles de AF también se miden mediante un acelerómetro portátil, específicamente el monitor Actical por ser pequeño y poder usarse bajo el agua. Este acelerómetro se considera ”omnidireccional” (es decir, sensible al movimiento en todas direcciones e integra grado y velocidad de movimiento). Estos acelerómetros están calibrados por el fabricante y su sensibilidad al movimiento oscila entre 0,5 a 3-Hz, lo que permite detectar movimientos sedentarios y de alta energía. El Actical se diseñó para registrar la actividad en etapas de 15, 30 o 60 años, permitiendo la recopilación de datos por un período de hasta 44 días. Además se validó con adultos (Heil 2006) con un reporte de validez interna entre r = 0,81 y r = 0,998 y de validez de predicción de gasto energético por actividad entre R2 = 0,71 y R2 = 0,85 cuando se coloca a la altura de la cadera. La confiabilidad intra clase se ha reportado como r = 0,62 (Welk et al. 2004). De acuerdo con Trost et al. (2005), los dispositivos están configurados para captar episodios cortos de AF.
Todos los pacientes deben portar su acelerómetro en la cadera predominante (o siempre en la misma cadera) por encima de la cresta ilíaca bajo su ropa con un cinturón elástico Velcro durante las horas de vigilia por 14 días, al inicio del estudio y en las semanas 13 y 25. Inicialmente, se les entrega a los pacientes un pequeño cartel con indicaciones para usar el acelerómetro; este no trasmite ninguna información y se utiliza solo para la recopilación de datos.
Resultados Terciarios
Para evaluar minuciosamente el impacto de las intervenciones se aplican la eficacia adicional válida y confiable y la implementación de medidas.
Evaluación de la eficacia terciaria
Los mediadores psicológicos secundarios del cambio conductual en la AF basados en 2 marcos teóricos, SDT (Deci y Ryan 1985) y SCT (Bandura, 1986), también están bajo evaluación. En primer lugar, las medidas de la SDT incluyen la competencia (Williams y Deci, 1996), la motivación autónoma y controlada (Treatment Self-regulation Questionnaire; Williams et al. 1996), la motivación en la AF (Behavioral Regulation Exercise Questionnaire – 2; Markland & Tobin 2004), y el disfrute de la AF (Motl et al. 2001). En segundo lugar, las medidas adicionales de SCT incluyen barreras para la auto eficacia (McAuley, 1992) y la eficacia de tareas (aumento de la AF y la eficacia de tareas ––meta). Los resultados clínicos psicológicos se valoran a través de la encuesta de salud SF-12 (Ware et al. 1993) y la escala de vitalidad subjetiva (Bostic et al. 2000).
Además, los pacientes deben reportar el número de veces que acudieron a su médico de familia, a una sala de emergencia, y (o) a un especialista en los últimos 3 meses al inicio del estudio, en la semana 13, y en la semana 25 para el análisis de costo-consecuencias. El costo en el estudio se define como el costo clínico directo del proyecto, desde la perspectiva del médico de atención primaria (sin incluir el costo del desarrollo del proceso de investigación, la recopilación de datos, y la asesoría telefónica con fines investigativos).
Implementación de la evaluación terciaria
El proceso de evaluación implica una evaluación de la calidad y la precisión de la entrega del BPAC y el IPAC según previsto e incluye el seguimiento de la participación del paciente, la medición de la exactitud de la intervención, y la satisfacción del paciente (ver Tabla 1 para aplicación de los momentos de evaluación del paciente). También se incluyen la satisfacción y la colaboración de los médicos y el asesor en AF.
En cuanto a la evaluación de la implementación del BPAC, los pacientes deben responder 4 cuestionarios inmediatamente después del BPAC. En el primer cuestionario, hay 9 preguntas de sí o no basadas en la Entrevista a la Salida de la Actividad Física (Sciamanna et al. 2004), para evaluar la conformidad de los médicos con el protocolo BPAC. Los cuestionarios adicionales incluyen una clasificación de su total satisfacción con el BPAC, en una escala de 7: el Cuestionario de Cuidado de la Salud Climática (HCCQ; Williams et al. 1998; Williams et al. 1996; Williams et al. 2004) para evaluar si su médico se basó en la autonomía de apoyo durante las consultas, y el de Satisfacción de las Necesidades Básicas en la Escala de Relaciones (La Guardia y otros. 2000) para evaluar si sentían que sus tres necesidades psicológicas se satisfacían a lo largo del BPAC.
La evaluación de la implementación del IPAC implica valoraciones del paciente por parte del asesor en AF sobre los cuestionarios mencionados. Además de estas escalas, los pacientes estiman su satisfacción con el IPAC en una escala de 7, y evalúan al asesor en AF basándose en 11 aspectos (ej: amabilidad; basado en Partington & Orlick, 1987). Estos cuestionarios se aplican a pacientes de asesoramiento intensivo vía telefónica después de cada sesión personal de IPAC. También se considerará la conformidad del asesor en AF con el protocolo IPAC con la evaluación de grabaciones de 3 pacientes de asesoramiento intensivo que serán seleccionados al azar entre los 20 pacientes grabados. Las sesiones personales de IPAC grabadas se evaluarán de manera independiente por 2 investigadores bilingües calificados para determinar la aceptación y la calidad, utilizando un esquema de codificación basado en el protocolo de intervención IPAC (Tabla 2). Las cintas de IPAC también se codificarán para la autonomía de apoyo así como las tentativas de satisfacer las necesidades psicológicas básicas de los pacientes de acuerdo con un esquema de codificación usado por Williams (2002).
La evaluación de la satisfacción y la colaboración de los médicos y el asesor en AF está compuesta por 4 métodos diferentes: cuestionarios, grupos de atención, entrevistas y diarios de observación. Los médicos debían completar un cuestionario sobre su práctica de AF, la frecuencia del asesoramiento, la eficacia percibida, la motivación y la confianza para cada paso del protocolo BPAC al inicio del estudio (es decir, la fase de entrenamiento).
Estas preguntas se repiten conjuntamente con aquellas referidas a la prescripción de la AF y las razones para el seguimiento del protocolo BPAC en las semanas 13 y 18. Los médicos y el asesor en AF también deberán completar una versión adaptada del Instrumento de Colaboración Médico/Farmacéutico (PPCI; Zillich et al. 2004) en 3 momentos diferentes (semana 8, 13 y 18). Además, se llevan a cabo entrevistas individuales con los médicos en la semana 18 y con un grupo de atención 3 meses más tarde, al concluir la intervención, para conocer su opinión sobre el modelo general de la intervención, sus experiencias, satisfacción, y el proceso evolutivo de la práctica de colaboración así como cualquier sugerencia para mejorar la intervención. Al asesor en AF se le aplican dos entrevistas (semana 5 y 13) con el mismo propósito. Al profesional de la salud líder (PS) y al asesor en AF también se les indicó registrar en un diario sus observaciones y reflexiones sobre el proceso de colaboración y sus intervenciones. La satisfacción con el enfoque interdisciplinario integral la evaluarán los PS en el último grupo de atención y la entrevista final el instructor en AF. Además, el impacto de la integración del asesor en AF sobre los PS, el trabajo en equipo y la prestación de servicios se estudiarán en sesiones con un grupo de atención al final de la fase de intervención con la participación de todos los miembros de la práctica de atención primaria comunitaria.
Resultados preliminares
La capacidad aeróbica (capacidad cardiorrespiratoria) constituye un potente indicador personal de la mortalidad (Blair et al. 1995, 1996; Myers et al. 2002; Wei et al. 1999). La capacidad aeróbica (VO2max) se determina a partir de una prueba de esfuerzo incremental en una caminadora utilizando el protocolo de Balke (Pollock et al. 1982), a través de las series Vmax 229 para la medición metabólica (SensorMedics Corporation, Yorba Linda, California) y midiendo la presión sanguínea y frecuencia cardiaca.
Las mediciones antropométricas incluyen la circunferencia de la cintura de los pacientes, el porcentaje de grasa corporal, el total masa grasa y el total de masa magra. Estos últimos se miden por absorciometría dual de rayos X (DEXA), utilizando el módulo GE Lunar Prodigy (GE Medical Systems, Madison, Wisconsin). Por otra parte, las mediciones metabólicas incluyen los niveles de lípidos (colesterol total en ayunas, alta y baja densidad de lipoproteína (HDL y LDL), colesterol, triglicéridos (calculado mediante ecuación de Friedewald; Friedewald et al. 1972)), la glucosa en plasma en ayunas, los niveles de insulina y de hemoglobina glicosilada.
La resistencia a la insulina se calcula mediante la fórmula HOMA (Matthews et al. 1985), la cual mide la resistencia a la insulina basada en la glucosa plasmática y la insulina en ayunas. Este método está validado (Bonora et al. 1998) y debido a su factibilidad, estos resultados se evaluaron en un 33% de la muestra en cada sección del ensayo durante los 3 momentos temporales principales.
Gestión de datos
No se utilizó el método ciego para la asignación de los pacientes, el asesor en AF, y los AI (asistente de investigación) en los grupos después de la aleatorización, pero las pruebas físicas y metabólicas las realizó un AI sin conocimiento de la asignación de grupos.
El proyecto PAC utiliza una compañía de gestión de datos que se especializa en ensayos clínicos. Este software asegurado almacena todos los datos cuantitativos y con él se evitan errores de transcripción, pues la mayoría de los cuestionarios los introduce directamente en el sistema de gestión de datos el AI que administra el cuestionario. El sistema proporciona revisiones lógicas y por registros, por lo que está diseñado para evitar la pérdida o errores en la entrada de datos. Los únicos cuestionarios manuscritos utilizados fueron los aplicados en la práctica de atención primaria comunitaria y se introdujeron posteriormente en un ordenador portátil, verificándolos otra persona antes de sincronizarlos con la base de datos principal. Luego, el AI asignado para administrar todas las pruebas físicas y metabólicas introduce los datos físicos y metabólicos en una carpeta (una para cada paciente). Un segundo AI introduce los datos pertinentes a la base de datos y los verifica nuevamente al final del ensayo.
Procedimientos analíticos
Tamaño de la muestra
El número necesario de pacientes para detectar un efecto incremental clínicamente significativo en la motivación de tareas y la auto eficacia de tareas en los pacientes que recibieron el IPAC es 64 en ambos grupos: asesoramiento breve y asesoramiento intensivo. Este tamaño de la muestra indica una diferencia de importancia clínica mínima de la mitad de la desviación estándar de los resultados del cuestionario acerca de la motivación de tareas y la auto eficacia de tareas.
Análisis
Los datos cuantitativos del ensayo se analizaron mediante el paquete de software estadístico SPSS v. 14, utilizando el modelo lineal general (GLM). El análisis de datos inicial incluye tabulaciones de frecuencia y diagramas de dispersión para identificar posibles problemas de datos. Los análisis para los objetivos primarios y secundarios consistirán en un análisis de medidas repetidas con covarianza basado en un modelo mixto (ANCOVA) para comparar grupos de asesoramiento breve e intensivo en las semanas 6 y 13 mientras se controlan los niveles iniciales. También se considera tratar con el último valor transferido. Las variables de confusión de la AF serán controladas durante el análisis. Para los análisis cualitativos, el software N * Vivo (QSR 2002) se empleará para codificar datos en varias categorías utilizando enfoques deductivos e inductivos. En cuanto a la medición de la AF con el acelerómetro, se tomarán en cuenta los 3 primeros días como fase de adaptación. La retirada del acelerómetro se asumirá al observarse cero conteo continuo durante al menos 60 minutos (permitiendo conteos de 1 min de actividad aislada) y este período se considerará perdido. Para calcular la actividad de día completo, se aplicará la técnica de Catellier y sus colegas (2005), que define un día completo como el período durante el cual al menos el 70% de la población del estudio registró conteos de actividad, y el 80% del período observado constituye un día parcial para su inclusión en el análisis de datos (80% de 10,48 h = 8,39 h). Sólo los pacientes con 4 días completos como mínimo (con al menos 1 fin de semana incluido) serán aceptados en el análisis estadístico. Los días perdidos o no válidos se considerarán con la intención de incluir el último día válido transferido. Los puntos de corte para indicar una AF leve (0-349 conteos de actividad), moderada (349-1199 conteos de actividad), y enérgica (1200 + conteos de actividad) se utilizan para categorizar el nivel de AF de los pacientes (Heil 2006). Para comprobar si estos cumplieron con las pautas en la AF se calcularán, conforme con lo sugerido por Mâsse y sus colegas (2005), períodos de al menos 10 minutos (1 minuto de interrupción permitido) de AF moderada-enérgica (349 + conteos de actividad).
Limitaciones metodológicas
Es necesario reconocer varias limitaciones metodológicas del presente estudio. En primer lugar, el tiempo para desarrollar el ensayo lo estableció el propio patrocinador del proyecto, por lo que fue imposible extender el plazo de la intervención o los intervalos de seguimiento.
Además, las entrevistas podrían considerarse una intervención intensiva para los 15 pacientes de asesoramiento intensivo. El experimento no utiliza el método ciego.
Comentarios
Este proyecto representa un enfoque para promover la AF en la atención primaria. Se prevé que las lecciones de este ensayo enriquecerán el conocimiento en diferentes áreas, entre ellas, aunque sin limitarse a estas, las acciones de asesoramiento en AF, la aplicación de la teoría psicológica, la teoría de la auto determinación, la salud preventiva, la colaboración interdisciplinaria, y la evaluación de las acciones de la salud pública a través el marco RE-AIM.
El objetivo de este ensayo se basa en la mencionada necesidad de los RCT de centrarse en los mediadores psicológicos (Baranowski et al. 1998). La integración de un asesor en AF en el equipo de atención primaria y la promoción de un verdadero enfoque de colaboración es un modelo novedoso que se centra en la promoción de la salud y la prevención de enfermedades y amplía la literatura sobre la colaboración interdisciplinaria en la medicina familiar. Por otra parte, pocos ensayos han incorporado un enfoque de evaluación integral basado en métodos mixtos, incluyendo una medida objetiva de la AF y una muestra tan amplia y diversa de pacientes adultos.
La importancia de la promoción de la AF se ha reiterado una y otra vez como una estrategia esencial para mejorar la salud pública. Este proyecto demostrará la factibilidad de ofrecer una estrategia abarcadora para beneficiar el cambio de comportamiento en la AF dentro de la práctica de la atención primaria comunitaria. Los pacientes necesitan de gran ayuda para realizar y sobre todo mantener cambios conductuales en la AF, esenciales para beneficios de salud óptimos.
Si los resultados son alentadores, es necesario desarrollar un estudio de seguimiento lo suficientemente extenso como para abordar las cuestiones de la sostenibilidad y la mejoría de la salud en la población, además de incluir un profundo análisis económico. El presente ensayo clínico sienta las bases para este tipo de investigación.
Agradecimientos
A Heather Tulloch por realizar la revisión de la literatura sobre el modelo ”7 As” y a la doctora Diane Culver quien dirigió el ensayo del PAC. También a otros investigadores del PAC (Dr. Doug Angus, el Dr. Andrew Pipe y el Dr. Larry Chambers) y al Dr. Denis Prud’homme, ex-miembro del equipo, por su ayuda en la concepción y el diseño inicial, así como en la redacción de la propuesta original. Gracias al Dr. Geoffrey Williams por sus útiles sugerencias durante todo el ensayo.
Referencias bibliográficas
Altman, D.G., Schulz, K.F., Moher, D., Egger, M., Davidoff, F.,Elbourne, D, et al. 2001. The revised CONSORT statement for reporting randomized trials: explanation and elaboration. Ann. Intern. med. 132: 663–694.
Bandura, A. 1986. Social foundations of thought and action: a social cognitive theory. Prentice Hall, Inc., Englewood Cliffs, N.J.Baranowski, T., Anderson, C., and Carmack, C. 1998. Mediating variable framework in physical activity interventions. How are we doing? How might we do better? Am. J. Prev. Med. 15: 266–297. doi:10.1016/S0749-3797(98)00080-4. PMID:9838973.
Bauman, A.E. 2004. Updating the evidence that physical activity is good for health: an epidemiological review 2000–2003. J. Sci. Med. Sport, 7: 6–19. doi:10.1016/S1440-
2440(04)80273-1. PMID:15214597.
Blair, S.N., Kohl, H.W., Barlow, C.E., Paffenbarger, R.S.J., Gibbons, L.W., and Macera, C.A.
1995. Changes in physical fitness and all-cause mortality. A prospective study of healthy and unhealthy men. JAMA, 273: 1093–1098. doi:10.1001/jama.273.14. 1093. PMID:7707596.
Blair, S.N., Horton, E., Leon, A.S., Lee, I.M., Drinkwater, B.L., Dishman, R.K., et al. 1996. Physical activity, nutrition, and chronic disease. Med. Sci. Sports Exerc. 28: 335–349. PMID:8776222.
Blair, S.N., Applegate, W.B., Dunn, A.L., Ettinger, W.H., Haskell, W.L., King, A.C., et al. 1998. Activity Counseling Trial (ACT): rationale, design, and methods. Med. Sci. Sports Exerc. 30: 1097–1106. PMID:9662679. Blair, S.N., Cheng, Y., and Holde, J.S. 2001. Is physical activity or physical fitness more important in defining health benefits? Med. Sci. Sports Exerc. 33: S379–S399. PMID:11427763.
Blair, S.N., LaMonte, M.J., and Nichaman, M.Z. 2004. The evolution of physical activity recommendations: how much is enough? Am. J. Clin. Nutr. 79: S913–S920.
Blumenthal, J.A., Sherwood, A., Babyak, M.A., Watkins, L.L., Waugh, R., Georgiades, A., et al. 2005. Effects of exercise and sress management training on markers of cardiovascular risk in patients with ischemic heart disease: a randomized controlled trial. JAMA, 293: 1626–1634. doi:10.1001/jama.293.13.1626. PMID:15811982.
Bonora, E., Kiechl, S., Willeit, J., Oberhollenzer, F., Egger, G., Targher, G., Alberiche, M., Bonadonna, R.C., and Muggeo, M. 1998. Prevalence of insulin resistance in metabolic disorders: the Bruneck study. Diabetes, 47: 1643–1649. doi:10.2337/ diabetes.47.10.1643. PMID:9753305.
Bostic, T.J., Rubio, D.M., and Hood, M. 2000. A validation of the subjective vitality scale using structural equation modeling. Soc. Indic. Res. 52: 313–324. doi:10.1023/A:1007136110218.
Calfas, K.J., Long, B.J., Sallis, J.F., Wooten, W.J., Pratt, M., and Patrick, K. 1996. A controlled trial of physician counseling to promote the adoption of physical activity. Prev. Med. 25: 225–233. doi:10.1006/pmed.1996.0050. PMID:8780999.
Cameron, C., Craig, C., Stephens, T., and Ready, T. 2002. Increasing physical activity: supporting an active workforce. Canadian Fitness and Lifestyle Research Institute, Ottawa, Ont. Canadian Institute for Health Information. 2003. Health care in Canada. Statistics Canada, Ottawa, Ont.
Catellier, D.J., Hannan, P.J., Murray, D.M., Addy, C.L., Conway,T.L., Yang, S., et al. 2005. Imputation of missing data when measuring physical activity by accelerometry. Med. Sci. Sports Exerc. 37: S555–S562. doi:10.1249/01.mss.0000185651.59486.
4e. PMID:16294118.
Centers for Disease Control and Prevention. 2003. Prevalence of physical activity, including lifestyle activities among adults -United States, 2000-2001. Morb. Mortal. Wkly. Rep., 52: 764–769. PMID:12917582.
Deci, E.L., and Ryan, R.M. 1985. Intrinsic motivation and self-determination in human behavior. Plenum, New York, N.Y.
Duncan, G.E., Anton, S.D., Sydeman, S.J., Newton, R.L., Jr., Corsica, J.A., Durning, P.E., et al. 2005. Prescribing exercise at varied levels of intensity and frequency: a randomized trial. Arch. Intern. Med. 165: 2362–2369. doi:10.1001/archinte.165.20.2362. PMID:16287765.
Eakin, E.G., Glasgow, R., and Riley, K. 2000. Review of primary care-based physical activity intervention studies: effectiveness and implications for practice and future research. J. Fam. Pract. 49: 158–168. PMID:10718694.
Elley, C., Kerse, N., Arroll, B., and Robinson, E. 2003. Effectiveness of counseling patients on physical activity in general practice: cluster randomized controlled trial. BMJ, 326: 793–798. doi:10.1136/bmj.326.7393.793. PMID:12689976.
Fiore, M., Bailey, W., Cohen, S., Dorfman, S., Goldstein, M., Gritz, E., et al. 2000. Treating tobacco use and dependence: clinical practice guidelines. US department of Health and Human Services, Public Health Service, Rockville, Md.
Fortier, M., and Kowal, J. 2007. The flow state and physical activity behaviour change as motivational outcomes: A self-determination theory perspective. In Self-determination theory in exercise and sport. Edited by M. Hagger and N. Chatzisarantis. Human Kinetics, Champaign, Ill.
Fortier, M., Tulloch, H., and Hogg, W. 2006. A good fit: integrating physical activity counselors into family practice. Can. Fam. Physician, 52: 942–944.
Friedewald, W.T., Levy, R.I., and Fredrickson, D. 1972. Estimation of the concentration of low- density lipoprotein cholesterol in plasma, without use of the preperative ultracentrifuge. Clin.Chem. 18: 499–502. PMID:4337382.
Glasgow, R.E. 2002. Evaluation of theory-based interventions: the re-aim model. In Health behavior and health education: theory, research, and practice. Edited by K. Glanz, B.K. Rimer, and F.M. Lewis. John Wiley and Sons, San Francisco, Calif.. pp. 531–544.
Glasgow, R.E., Eakin, E.G., Fisher, E.B., Bacak, S.J., and Brownson, R.C. 2001. Physician advice and support for physical activity. Am. J. Prev. Med. 21: 189–196. doi:10.1016/S0749-3797(01)00350-6. PMID:11567839.
Glasgow, R.E., Vogt, T.M., and Boles, S.M. 1999. Evaluating the public health impact of health promotion interventions: the REAIM framework. Am. J. Public Health, 89: 1322–1327. PMID:10474547.
Godin, G., and Shephard, R.J. 1985. A simple method to assess exercise behavior in the community. Can. J. Appl. Sport Sci. 10: 141–146. PMID:4053261.
Goldstein, M.G., Whitlock, E.P., and DePue, J. 2004. Multiple behavioral risk factor interventions in primary care. Am. J. Prev. Med. 27: 61–79. doi:10.1016/j.amepre.2004.04.023. PMID: 15275675.
Health Canada. 1999. Physical activity of Canadians. Description of the survey and reports. National Population Health Survey Highlights. Health Canada, Ottawa, Ont.
Health Canada. 2003. Canada’s physical activity guide to healthy active living [online]. Available from http://www.phac-aspc.gc. ca/pau-uap/paguide/index.html
Heil, D. 2006. Predicting activity energy expenditure using the Actical1 activity monitor. Res. Q. Exerc. Sport, 77: 64–80. PMID:16646354.
Jacobson, D.M., Strohecker, L., Compton, M.T., and Katz, D.L. 2005. Physical activity counseling in the adult primary care setting: position statement of the American College of Preventive Medicine. Am. J. Prev. Med. 29: 158–162. doi:10.1016/j.amepre.2005.04.009. PMID:16005814.
Kahn, E.B., Ramsey, L.T., Brownson, R.C., Heath, G.W., Howze, E.H., Powell, K.E., et al. 2002. The effectiveness of interventions to increase physical activity: a systmatic review. Am. J. Prev. Med. 22: 73–107. doi:10.1016/S0749-3797(02)00434-8. PMID:11985936.
Katzmarzyk, P., Gledhill, N., and Shephard, R. 2000. The economic burden of physical activity in Canada. CMAJ, 163: 1435–1440. PMID:11192648.
Kennedy, M.F., and Meeuwisse, W.H. 2003. Exercise counselling by family physicians in Canada. Prev. Med. 37: 226–232. doi:10.1016/S0091-7435(03)00118-X. PMID:12914828.
Kirk, A., Mutrie, N., MacIntyre, P., and Fisher, M. 2003. Increasing physical activity in people with type 2 diabetes. Diabetes Care, 26: 1186–1192. doi:10.2337/diacare.26.4.1186. PMID:12663595.
Kreuter, M.W., Chheda, S.G., and Bull, F.C. 2000. How does physician advice influence patient behavior?. Evidence for a priming effect. Arch. Fam. Med. 9: 426–433. doi:10.1001/archfami.9.5.426. PMID:10810947.
Kriska, A.M., and Caspersen, C.J. 1997. Introduction to a collection of physical activity questionnaires. A collection of physical activity questionnaires for health-related research. Centers for Disease Control and Prevention. Med. Sci. Sports Exerc. 29: 5–9.
La Guardia, J.G., Ryan, R.M., Couchman, C.E., and Deci, E.L. 2000. Within-person variation in security of attachment: a selfdetermination theory perspective on attachment, need fulfillment,
and well-being. J. Pers. Soc. Psychol. 79: 367–384. PMID:10981840.
Levy, S.S., and Cardinal, B.J. 2004. Effects of a self-determination theory-based mail-mediated intervention on adult’s exercise behaviour. Am. J. Health Promot. 18: 345–348. PMID:15163133.
Lewis, B.A., Marcus, B.H., Pate, R.R., and Dunn, A.L. 2002. Psychological mediators of physical activity behavior among adults and children. Am. J. Prev. Med. 23: 26–35. doi:10.1016/S0749- 3797(02)00471-3. PMID:12133735.
Long, B.J., Calfas, K., Wooten, W., Sallis, J., Patrick, K., Goldstein, M., et al. 1996. A multisite field test of the acceptability of physical activity counseling in primary care: Project PACE. Am. J. Prev. Med. 12: 73–81. PMID:8777071.
Lucas, J.W, Schiller, J., and Benson, V. 2004. Summary health statistics for US adults: National Health Interview Survey, 2001. National Center for Health Statistics. Vital Health Stat. 10, 218: 1–134. PMID:15791758.
Maddux, J.E. 1995. Looking for common ground: a comment on Kirsch and Bandura. In Self- efficacy, adaptation and adjustment: theory, research, and application. Edited by J. Maddux. Plenum, New York, N.Y. pp. 377–385.
Marcus, B.H., Emmons, K.M., Simkin-Silverman, L.R., Linnan, L.A., Taylor, E.R., and Bock, B.C. 1998. Evaluation of motivationally tailored vs. standard self-help physical activity interventions at the workplace. Am. J. Health Promot. 12(4): 246–253.
Marcus, B.H., Dubbert, P.M., Forsyth, L.H., McKenzie, T.L., Stone, E.J., Dunn, A.L., et al. 2000. Physical activity behavior change: Issues in adoption and maintenance. Health Psychol. 19: S32–S41. doi:10.1037/0278-6133.19.Suppl1.32.
Markland, D., and Tobin, V. 2004. A modification to the behavioural regulation in exercise. Questionnaire to include an assessment of a motivation. J. Sport Exerc. Psychol. 26: 191–196.
Mâsse, L.C., Fuemmeler, B.F., Anderson, C.B., Matthews, C.E., Trost, S.G., Cattelier, D.J., et al. 2005. Accelerometer data reduction: a comparison of four reduction algorithms on select outcome variables. Med. Sci. Sports Exerc. 37: S544–S554. PMID:16294117.
Matthews, D.R., Hosker, J.P., Rudenski, A.S., Naylor, B.A., Treacher, D.F., and Turner, R.C. 1985. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentration in man. Diabetologia, 28: 412–419. doi:10.1007/BF00280883. PMID:3899825.
McAuley, E. 1992. The role of efficacy cognitions in the prediction of exercise behavior in middle- aged adults. J. Behav. Med. 15: 68–88.
McAuley, E. 1993. Self-efficacy and the maintenance of exercise participation in older adults. J. Behav. Med. 16: 103–113. doi:10.1007/BF00844757. PMID:8433355.
McAuley, E., and Mihalko, S.L. 1998. Measuring exercise-related self-efficacy. In Advances in sport and exercise psychology measurement. Edited by J.L. Duda. Fitness Information Technology, Morgantown, W.V. pp. 371–381.
McCracken, E.C., Stewart, M.A., Brown, J.B., and McWhinney, I.R. 1983. Patient-centred care: the family practice model. Can. Fam. Physician, 29: 2213–2216.
McDonough, R., and Doucette, W. 2001. A conceptual framework for collaborative working relationships between pharmacists and physicians. J. Am. Pharm. Assoc. 41: 682–692.
McWhinney, I.R. 1989. Doctor-patient communication. In A textbook of family medicine. Edited by I.R. McWhinney. Oxford University Press, New York, N.Y. pp. 87–110.
Miller, W., and Rollnick, S. 2002. Motivational interviewing: preparing people for change. 2nd ed. Guilford Press, New York, N.Y. Mokdad, A.H., Marks, J.S., Stroup, D.F., and Gerberding, J.L. 2004. Correction: actual causes of death in the United States, 2000. JAMA, 293: 293–298.
Motl, R.W., Dishman, R.K., Saunders, R., Dowda, M., Felton, G., and Pate, R.R. 2001. Measuring enjoyment of physical activity in adolescent girls. Am. J. Prev. Med. 21: 110–117. doi:10. 1016/S0749-3797(01)00326-9. PMID:11457630.
Myers, J., Prakash, M., Froelicher, V., Partington, S., and Atwood, E. 2002. Exercise capacity and mortality among men referred for exercise testing. N. Engl. J. Med. 346: 793–801. doi:10. 1056/NEJMoa011858. PMID:11893790.
Ni, H., Schiller, J., Hao, C., Cohen, R.A., and Barnes, P. 2003. Early release of selected estimates based on data from the 2002 National Health Interview Survey [online]. Available at: http:// www.cdc.gov/nchs/nhis.htm
Nupponen, R. 1998. What is counseling all about – basics in the counseling of health-related physical activity. Patient Educ. Couns. 33: S61–S67. doi:10.1016/S0738-3991(98)00010-X. PMID:10889747.
Partington, J., and Orlick, T. 1987. The sport psychology consultant evaluation form. Sport Psychol. 1: 309–317.
Penedo, F.J., and Dahn, J.R. 2005. Exercise and well-being: a review of mental and physical health benefits associated with physical activity. Curr. Opin. Psychiatry, 18: 189–193. PMID:16639173.
Petrella, R.J., and Wight, D. 2000. An office-based instrument for exercise counseling and prescription in primary care. The step test exercise prescription (STEP). Arch. Fam. Med. 9: 339–344. doi:10.1001/archfami.9.4.339. PMID:10776362.
Petrella, R.J., and Latanzio, C. 2002. Does counseling help patients get active? Systematic review of the literature. Can. Fam. Physician, 48: 72–80. PMID:11852615.
Pinto, B.M., Goldstein, M., DePue, J., and Milan, F. 1998. Acceptability and feasibility of physician-based activity counseling:The PAL project. Am. J. Prev. Med. 15: 95–102. doi:10.1016/S0749-3797(98)00043-9. PMID:9713664.
Pollock, M.L., Foster, C., Rod, J.L., and Wible, G. 1982. Comparison of methods for determining exercise intensity for cardiac patients and healthy adults. Adv. Cardiol. 31: 129–133. PMID:6983817.
Qualitative Solution and Research. 2002. QSR Nvivo Version 2.0 [Computer software]. Victoria, Australia.
Rippe, J. 1999. Lifestyle Medicine. Blackwell Science, Malden,Mass.
Ritchie, C.S., Stetson, B.A., Bass, P., and Adams, K. 2002. Talking to patients about aerobic exercise for disease prevention: an educational exercise for medical students. Nutr. Clin. Care, 5: 103–114. doi:10.1046/j.1523-5408.2002.00041.x. PMID:12134565.
Roberts, C.K., and Barnard, R.J. 2005. Effects of exercise and diet on chronic disease. J. Appl. Physiol. 98: 3–30. PMID:15591300. Ryan, R.M., and Deci, E. 2000. Self-determination theory and the facilitation of intrinsic motivation, social development, and well-being. Am. Psychol. 55: 68–78. doi:10.1037/0003-066X. 55.1.68. PMID:11392867.
Sciamanna, C.N., Goldstein, M.G., Marcus, B.H., Lawrence, K., and Pinto, B.M. 2004. Accuracy of recall of exercise counseling among primary care patients. Prev. Med. 39: 1063–1067. doi:10. 1016/j.ypmed.2004.02.005. PMID:15539037.
Sheldon, K., Williams, G., and Joiner, T. 2003. Self-determination theory in the clinic: motivating physical and mental health. Yale University Press, New Haven, Conn. Simons-Morton, D.G., Calfas, K., Oldenburg, B., and Burton, N. 1998. Effects of interventions in health care settings on physical activity or cardiorespiratory fitness. Am. J. Prev. Med. 15: 413– 430. doi:10.1016/S0749-3797(98)00078-6. PMID:9838981.
Smith, B., Merom, D., Harris, P., and Bauman, A. 2002. Do physical activity interventions to promote physical activity work? A systematic review of the literature [online]. Available from http://www.cpah.unsw.edu.au/NICS.pdf
Stevens, W., Hillsdon, M., Thorogood, M., and McArdle, D. 1998. Cost-effectiveness of a primary care based physical activity intervention in 45–74 year old men and women: a randomized controlled trial. Br. J. Sports Med. 32: 236–241. PMID: 9773174.
Swinburn, B.A., Walter, L., Arroll, B., Tilyard, M., and Russell, D. 1998. The Green prescription study: a randomized controlled trial of exercise prescription in general practice. Am. J. Public Health, 88: 288–291. PMID:9491025.
Task Force on Community Preventive Services. 2001. Increasing physical activity: a report on recommendations of the Task Force on Community Prevention Services. Morb. Mortal. Wkly. Rep. 50: 1–14. PMID:11215787.
Trost, S.G., Owen, N., Bauman, A.E., Sallis, J.F., and Brown, W. 2002. Correlates of adults’ participation in physical activity: review and update. Med. Sci. Sports Exerc. 34: 1996–2001. PMID:12471307.
Trost, S.G., Mciver, K.L., and Pate, R.R. 2005. Conducting accelerometer-based activity assessments in field-based research. Med. Sci. Sports Exerc. 37: S531–S543. doi:10.1249/01.mss. 0000185657.86065.98. PMID:16294116.
Tulloch, H., Fortier, M., and Hogg, W. 2006. Physical activity counseling in primary care: Who has and who should be counseling? Patient Educ. Couns. 64: 6–20. doi:10.1016/j.pec.2005. 10.010. PMID:16472959.
Walsh, J.M., Swangard, D.M., Davis, T., and McPhee, S.J. 1999. Exercise counselling by primary care physicians in the era of managed care. Am. J. Prev. Med. 16: 307–313. doi:10.1016/S0749-3797(99)00021-5. PMID:10493287.
Ware, J.E., Snow, K.K., Kosinski, M., and Gandek, B. 1993. SF-36 health survey manual and interpretation guide. New England Medical Center, The Health Institute, Boston, Mass.
Wei, M., Kampert, J.B., Barlow, C.E., Nichaman, M.Z., Gibbons, L.W., Paffenbarger, R.S., et al. 1999. Relationship between low cardiorespiratory fitness and mortality in normal-weight, overweight, and obese men. JAMA, 282: 1547–1553. doi:10.1001/jama.282.16.1547. PMID:10546694.
Welk, G.J., Schaben, J.A., and Morrow, J.R.J. 2004. Reliability of accelerometry-based activity monitors: a generalizability study. Med. Sci. Sports Exerc. 36: 1637–1645. PMID:15354049.
Whitlock, E.P., Orleans, C.T., Pender, N., and Allan, J. 2002. Evaluating primary care behavioral counseling interventions: an evidence-based approach. Am. J. Prev. Med. 22: 267–
284. doi:10. 1016/S0749-3797(02)00415-4. PMID:11988383.
Williams, G. 2002. Improving patients’ health through supporting the autonomy of patients and providers. In Handbook of selfdetermination research. Edited by E. Deci and R. Ryan. University of Rochester Press, Rochester, N.Y. pp. 233–254.
Williams, G.C., and Deci, E.L. 1996. Internalization of biopsychosocial values by medical students: a test of self-determination theory. J. Pers. Soc. Psychol. 70: 767–779. PMID:8636897.
Williams, G.C., Grow, V.M., Freedman, Z.R., Ryan, R.M., and Deci, E.L. 1996. Motivational predictors of weight loss and weight-loss maintenance. J. Pers. Soc. Psychol. 20: 115–126.
Williams, G.C., Freedman, Z.R., and Deci, E.L. 1998. Supporting autonomy to motivate patients with diabetes for glucose control. Diabetes Care, 21: 1644–1651. doi:10.2337/diacare.21.10.1644. PMID:9773724.
Williams, G.C., Gagne´, M., Ryan, R.M., and Deci, E.L. 2002a. Facilitating autonomous motivation for smoking cessation. Health Psychol. 21: 40–50. doi:10.1037/0278-6133.21.1.40. PMID:11846344.
Williams, G.C., Minicucci, D., Kouides, R., Levesque, C., Chirkov, V., Ryan, R., et al. 2002b. Self-determination, smoking, diet, and health. Health Educ. Res. 17: 512–521. doi:10.1093/her/17. 5.512. PMID:12408196.
Williams, G.C., McGregor, H.A., Zeldman, A., and Freedman, Z.R. 2004. Testing a self- determination theory process model for promoting glycemic control through diabetes self- management. Health Psychol. 23: 58–66. doi:10.1037/0278-6133.23.1.58. PMID:14756604.
Williams, G.C., Gagne´, M., Mushlin, A.I., and Deci, E.L. 2005. Motivation for behavior change inpatients with chest pain. Health Educ. 105: 304–321.
Wilson, P.M., Rodgers, W.M., Blanchard, C.M., and Gessell, J. 2003. The relationship between psychological needs, self-determined motivation, exercise attitudes, and physical fitness. J. Appl. Soc. Psycol. 33: 2373–2392. doi:10.1111/j.1559-1816. 2003.tb01890.x.
Wilson, D.K., Evans, A.E., Williams, J., Mixon, G., Sirard, J.R., and Pate, R. 2005. A preliminary test of a student-centered intervention on increasing physical activity in underserved adolescents. Ann. Behav. Med. 30: 119–124. doi:10.1207/ s15324796abm3002_4. PMID:16173908.
Woolf, S.H. 1999. The need for perspective in evidence-based medicine. JAMA, 282: 2358–2365. doi:10.1001/jama.282.24. 2358. PMID:10612327.
World Health Organization. 2002. The World Health Report 2002: Reducing risks, promoting healthy lives. World Health Organization,Geneva, Switzerland.
Yarnall, K., Pollak, K., Ostbye, R., Krause, K., and Michener, L. 2003. Primary care: is there enough time for prevention? Am. J. Public Health, 93: 635–641. PMID:12660210.
Zillich, A.J., McDonough, R.P., Carter, B.L., and Doucette, W.R. 2004. Influential characteristics of physician/pharmacist collaborative relationships. Ann. Pharmacother. 38: 764–770. PMID:15031418.

Comentarios recientes